Посттравматический артроз
Содержание статьи:
Причины возникновения болезни
Посттравматический деформирующий артроз развивается в результате механического повреждения сустава. Это вторичная форма артроза. Провоцировать её возникновение могут следующие факторы:
- профессиональные травмы;
- внутрисуставные переломы;
- микротравмы с разрывом связочного аппарата;
- статическая перегрузка;
- стереотипные, повторяющиеся движения;
- неравномерная нагрузка на площадь опоры.
Болезнь диагностируется чаще у лиц старше 40 лет. В зоне риска находятся:
- Спортсмены (футболисты, хоккеисты, гимнасты, тяжелоатлеты, борцы, волейболисты), танцоры и лица, активно занимающиеся физической культурой.
- Люди, чья профессиональная деятельность связана с тяжёлым трудом: грузчики, плотники, строители.
- Музыканты, маляры, слесари, доярки – у лиц этих профессий суставы подвержены однотипной ежедневной нагрузке, которая хоть и является посильной, но из-за стереотипности оказывает разрушающее действие чаще на лучезапястные и мелкие суставы кисти.
- Пациенты, страдающие ожирением – каждые 5 «лишних» кило увеличивают риск заболеваемости на 35-40%.
Механизм развития болезни
Из-за перечисленных факторов возникает несоответствие между нагрузкой на хрящ и возможностями хрящевой ткани сопротивляться этой нагрузке.
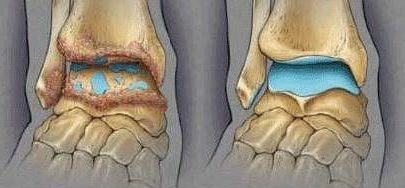
Из-за патологических метаболических процессов «амортизационная подушка» сустава иссыхает, стареет и начинает разрушаться: хрящ истончается, а в его центре появляются микротрещины. Если на микротрещины продолжает оказываться повышенное механическое воздействие, они увеличиваются подобно «выбоинам на дороге»: чем больше ездишь – тем больше разрушения.
Хрящевые обломки скалываются, находятся в синовиальной полости, обнажая суставную поверхность костей, которая под давлением начинает уплотняться и деформироваться: появляется остеосклероз, патологические «наросты» – остеофиты, образуются кисты.
Разрастания кости приводят к деформации и нарушению функции органа: сустав перестаёт полноценно работать, уменьшается объём активных и пассивных движений вплоть до развития и почти полного обездвиживания.
Клиническая картина
Заболевание развивается постепенно, исподволь: вначале появляется хруст в суставе во время движения, кратковременные боли умеренной интенсивности после ходьбы или занятий спортом. Со временем болевые ощущения становятся постоянными.
Пациенты описывают нередко свое состояние так: «сустав болит в начале тренировки, как только разомнусь, боль проходит», «ночью ничего не беспокоит, а утром появляется сильная боль», «как только встану с кровати и начну ходить, появляется боль в суставе, немного расхожусь – и всё проходит». Именно такие «стартовые» болезненные ощущения характерны для начальной стадии заболевания.
Отличительные особенности болевых ощущений:
- уменьшаются при «расхаживании»;
- отсутствуют в ночное время и период отдыха;
- нарастают к концу дня.
Выделяют три стадии в развитии посттравматического артроза:
I стадия
Пациенты предъявляют жалобы на болевые ощущения, возникающие при нагрузке и проходящие при её прекращении.
В поражённом суставе подвижность практически не ограничена.
Больной рефлекторно щадит сустав из-за чего может развиваться легкая атрофия мышц конечности: может присутствовать некоторое уменьшение мышц в объёме и сглаженность контуров.
Общее самочувствие пациента удовлетворительное.
II стадия
Болевой синдром носит постоянный характер, уменьшается в покое, но незначительно. Диагноз артроза подтверждается на рентгенограммах, где визуализируется остеосклероз, сужение суставной щели, появление остеофитов по краям.
Подвижность сустава заметно снижается. На этой стадии они пациенты, чья рабочая деятельность связана с физическим трудом, часто вынуждены менять профессию.
Амплитуда движений в поражённом сочленении снижается почти наполовину, появляется выраженная мышечная атрофия, изменяется ось конечности, развиваются контрактуры.
III стадия
Пациенты предъявляют жалобы на интенсивную выраженную боль, нарастающую при движениях.
При ощупывании области сустава наблюдается болезненность. Объём движений в поражённом сочленении незначительный, в основном это качательные движения малой амплитуды.
Развиваются стойкие контрактуры, атрофия расположенных рядом мышц. Если поражена нижняя конечность, то её функция утрачивается полностью, что вынуждает пациентов прибегать к средствам её разгрузки: ходить с тростью или костылём. Многие пациенты стесняются использовать в ходьбе вспомогательные средства и вовсе перестают выходить из дома. Делать этого не стоит, поскольку отсутствие всякого движения и умеренных нагрузок хуже сказывается на течении и прогнозе болезни.
Формы заболевания
Болезнь чаще поражает коленные, голеностопные, плечевые суставы. Клиника болезни и симптомы будут иметь различия в зависимости от того, где находится очаг поражения.
Посттравматический артроз коленного сустава
Наиболее часто заболевают мужчины среднего возраста, в анамнезе которых была травма коленного сустава или операция на нем. Это профессиональное заболевание футболистов, борцов, хоккеистов и грузчиков.
Типичными симптомами гонартроза посттравматического генеза являются:
- хруст при движениях;
- боль при ходьбе, долгом стоянии;
- болезненность при совершении движений;
- атрофия четырёхглавой мышцы бедра;
- симптомы блокировки сустава с ощущением его заклинивания.
Болезнь протекает с эпизодами ремиссии и обострения.
Посттравматический артроз голеностопного сустава
Развивается у пациентов с травмами голеностопа, спортсменов, балерин, женщин, злоупотребляющих хождением на высоких каблуках, лиц, страдающих ожирением.
Для того чтобы не запустить болезнь, важно вовремя распознать симптомы, которые могут указать на развивающийся посттравматический артроз данного сустава. Поводом для обращения к доктору являются следующие симптомы:
- Болевые ощущения в голеностопе при нагрузках или ходьбе, уменьшающиеся в покое, положении лёжа, при разгрузке стопы.
- Частые подвывихи.
- Хруст, щелчки при движениях.
- Припухлость сустава.
- Атрофия прилегающих мышц.
Посттравматический артроз плечевого сустава
Данное заболевание может быть результатом перенесённой травмы – перелома или вывиха с разрывом связочного аппарата, также оно часто возникает у маляров, шахтёров, шоферов, борцов, легкоатлетов.
Боль при артрозе данной локализации может не быть локальной, она способна распространяться по руке до пальцев кисти или по плечу в область шеи.
Определённую сложность составляет дифференциальная диагностика артроза с поражением капсулы сустава или плечелопаточным периартрозом.
При артрозе происходит ограничение наружной ротации плеча, которая в норме составляет 450, нарушается способность к отведению руки в сторону
Пациенты предъявляют жалобы на боль и хруст в суставе при движении, ограничение подвижности.
Как диагностировать болезнь?
Врач устанавливает диагноз после тщательного сбора анамнеза.
Если прямого указания не травму нет, следует уточнить место работы пациента, его род деятельности, занимался ли он спортом? Анамнестические данные играют важную роль в установлении посттравматического артроза.
Программа обязательного обследования при подозрении на данную патологию включает в себя:
- ОАК, ОАМ;
- БАК (общий белок и его фракции, серомукоид, СРП, мочевая кислота);
- рентгенография суставов.
При необходимости могут быть рекомендованы КТ, МРТ сустава, артроскопия.
На рентгенограмме визуализируются типичные для артроза изменения:
- перестройка костной структуры с уплотнением;
- образование шипов – остеофитов;
- уменьшение просвета суставной щели;
- деформация эпифизов костей.
Лабораторные анализы при данной патологии сохраняются в пределах допустимых норм.
Лечение
Лечение посттравматического артроза комплексное. На первых стадиях – это медикаментозная терапия в совокупности с физиопроцедурами, ЛФК. В запущенных случаях, при отсутствии эффекта от консервативного лечения и при прогрессировании болезни производят оперативное вмешательство: реконструктивно-восстановительные операции, эндопротезирование.
Целью комплексной терапии является предотвращение дальнейшего разрушения хряща, купирование боли, улучшение качества жизни пациентов, восстановление функции сустава.
Лечение не окажет должного эффекта, если сустав и дальше будет подвергаться травматизации. Поэтому пациенту стоит приложить все усилия для обеспечения разгрузки пораженной области: следует «завязать» с профессиональным спортом, сменить работу на другую, не связанную с тяжёлыми нагрузками или иными отрицательными воздействиями на сустав.
Обязательным условиям для успешной терапии является снижение массы тела, если имеет место ожирение.
Медикаментозная терапия
Основными группами препаратов, рекомендуемых при артрозе в том числе и посттравматического генеза, являются:
- Хондропротекторы – лекарственные средства, приостанавливающие процессы хрящевой деструкции, оказывающее защитное действие на матрикса. К данной группе препаратов относят глюкозамина сульфат (Дона), хондроитина сульфат (структум), гиалуроновую кислоту (синвиск), Терафлекс, Мукосат.
- Корректоры метаболизма: Алфлутоп, Амбене био – биоактивные концентраты из мелкой морской рыбы, содержит хондроитин сульфат, комплекс витаминов и минеральных веществ
- НПВС – препараты, уменьшающие боль и воспалительные проявления: Диклофенак, Нимесулид, Индометацин, Ибупрофен, Напроксен, Вольтарен, Пироксикам, Мелоксикам. Применяют их короткий период времени 5-10 дней, в период обострения и максимальной интенсивности болевого синдрома. Длительный прием НПВС не рекомендован из-за возможности развития побочных эффектов.
- Препараты, улучшающие микроциркуляцию: Курантил, Трентал, Ксантинола никотинат. Средства способствуют улучшению кровообращению в пораженном месте, а следовательно, и нормализации обменных процессов в хрящевой ткани
- Глюкокортикостероиды: Гидрокортизон, Дексаметазон. Чаще используют для внутрисуставного введения при отсутствии эффекта от медикаментозного лечения. Данное вмешательство является инвазивным и требует соблюдения стерильности и высокой квалификации медицинского персонала. Для достижения стойкого клинического эффекта требуется 1-3 введения гормонов пролонгированного действия с интервалом в 7-10 дней. Курс блокад подбирается индивидуально.
Физиотерапевтическое лечение
Физиотерапия — одно из направлений комплексной терапии, улучшающее хрящевой обмен веществ, замедляющее деструкцию в суставной полости, положительно влияющее на микроциркуляцию, купирующее болевой синдром.
Применяют следующие методы физиотерапевтического лечения:
- индуктотермия;
- ультразвуковая терапия;
- электрофорез;
- магнит;
- аппликации парафина, озокерита;
- локальная баротерапия;
- фонофорез;
- лечение бишофитом;
- бальнеотерапия (радоновые, сероводородные, белые скипидарные ванны);
- иглорефлексотерапия.
Каждый из вышеуказанных методов имеет свои противопоказания и побочные эффекты, поэтому назначать их должен только врач с учетом сопутствующих заболеваний пациента и индивидуальной переносимости.
Оперативное лечение
Консервативными методами не всегда удаётся добиться положительного результата в лечении. Если есть показания, артроз прогрессирует, врач может порекомендовать оперативное вмешательство.
Решение о его необходимости и объеме операции принимает хирург-ортопед после тщательного обследования пациента.
К хирургическим методам лечения относят:
- артроскопические манипуляции;
- корригирующую остеотомию;
- артропластику сустава;
- пластику связок;
- синовэктомию;
- эндопротезирование.
Все пациенты, которые когда-либо перенесли травмы сустава, должны иметь представление о симптомах посттравматического остеоартроза и уметь вовремя их распознавать. Если вдруг во время ходьбы начало «ныть» колено, которое когда-то было повреждено, не стоит заниматься самолечением и ждать, пока «само пройдет», так можно запустить болезнь. Следует незамедлительно обратиться к врачу!













Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: