Артрит и артроз – в чём разница?
Содержание статьи:
Причины возникновения артрита и артроза – в чем разница?
Основными причинами развития артрита являются:
- инфекции – вирусные, бактериальные агенты, грибы могут вызывать воспаление в суставной сумке и жидкости, окружающей её;
- аутоиммунные нарушения;
- наследственная склонность к возникновению болезни;
- нарушения в обмене веществ.
Более подвержены артритам женщины 30 лет и старше, отдельные разновидности заболевания (ювенильная форма) встречается в детском и подростковом возрасте.

Причинами развития артроза становятся:
- Чрезмерная нагрузка, «изнашивающая» сустав.
- Артроз – это болезнь профессиональных спортсменов, лиц, чья работа связана с тяжёлым трудом (грузчиков, каменщиков), нередко возникает артроз межфаланговых сочленений у пианистов. Внутрисуставной хрящ под действием нагрузки разрушается: вначале образуются микротрещины, а затем деформация прогрессирует.
- Травмы.
- Переохлаждение.
- Предшествующие артриты.
- Ожирение, несбалансированное питание.
- Метаболические изменения в организме (гемохроматоз, подагра).
- Наследственная предрасположенность.
- Интоксикации.
Дегенеративные суставные изменения формируются у людей старшего возраста: чаще страдают остеоартрозом женщины 45-60-ти лет. По данным некоторых авторов, после 60-ти лет заболевание встречается практически у 100% населения.
Классификация артритов
В зависимости от возбудителя, клинической и лабораторной картины, воспаление суставов классифицируется на следующие основные группы.
Ревматоидный артрит
Аутоиммунное заболевание, при котором развивается воспаление в синовиальной оболочке, распространяющееся на хрящ и кости.
В отличие от артроза, суставной синдром, типичный для данного недуга, симметричен: поражение чаще двустороннее. Страдают в большей степени суставы кистей, запястья, лучезапястные, локтевые, плечевые. Но могут вовлекаться в процесс воспаления и крупные суставы ног: коленные, тазобедренные, а также суставы позвоночника.
Причинными факторами развития болезни являются генетические – у пациентов установлена наследственная предрасположенность к носительству антигенов HLA DR1, DR4, DW4. Между наличием данных аллелей и развитием болезни научно доказана взаимосвязь. Велика роль носительства вируса Эпштейна-Барра в возникновении данной формы артрита.
Псориатический артрит
Воспаление может протекать на фоне уже имеющегося заболевания – псориаза.
У 70% пациентов, имеющих кожные псориатические высыпания, появляется суставной синдром, имеющий особенности, отличающие его от других форм артрита и остеоартроза.
Особенности поражения при псориатическом артрите:
- страдают преимущественно дистальные межфаланговые суставы кистей и стоп;
- кожа над суставами синеватого оттенка или багровая;
- деформация пальцев по типу «сосисек»;
- отрицательные реакции на ревматоидный фактор»;
- появление болей в пятках.
Пациенты, страдающие псориазом, должны быть осведомлены о возможности распространения, прогрессии заболевания с вовлечением в процесс болезни суставов. При первых «тревожных звоночках» в самочувствии — появлении общей слабости, отечности или боли, таким пациентам следует безотлагательно совершить визит к врачу.
Реактивные артриты
Это воспаление в суставной полости, возникающие у пациентов с имеющейся или перенесённой кишечной или мочеполовой инфекцией, причем в синовиальную полость возбудители не проникают, из-за чего эти артриты ещё называют «стерильными».
Врач может заподозрить реактивную форму болезни если:
- пациент накануне перенёс уретрит, энтероколит, конъюнктивит;
- коленные, голеностопные суставы, пальцы стоп поражены несимметрично;
- поражается ахиллово сухожилие или подошвенный апоневроз;
- у пациента имеется HLA B27 антиген;
- повышается температура до 38-390С в остром периоде болезни.
В отличие от других артритических форм, а также от артроза, реактивные поражения могут исчезать бесследно через 4-6 месяцев, но иногда, без должного лечения, могут переходить в хроническую форму.
На сегодняшний день к реактивной группе относят и ревматический артрит, вызываемый бета-гемолитическим стрептококком. Болезнь дебютирует в детском или юношеском возрасте. Проблемы с суставами возникают спустя 1-2 недели после перенесенной ангины. Для ревматического суставного поражения характерны боли в крупных суставах (коленных, локтевых), летучесть поражения, полная обратимость развития воспаления ( в отличие от артроза).
Артриты, связанные с инфекцией
К данной разновидности заболевания относят поражение суставов, при которых прослеживается связь с инфекционным началом, причем сам возбудитель проникает в синовиальную полость (в отличие от реактивного поражения).
Выделяют артриты:
- Бактериальные: возбудителями являются золотистый стафилококк, стрептококк, кишечная палочка, сальмонеллы, клостридии, фузобактерии).
- Вирусные: наиболее часто вызываются вирусами краснухи, герпеса, гепатита В и С, ВИЧ, парвовирусами, аденовирусами.
- Паразитарные: воспалительные изменения могут быть вызваны гельминами (тениозы, эхинококкозы, опистрохозы, анкилостомидозы), амебиазом.
На инфекционную природу заболевания будет указывать острое, бурное начало с симптомами интоксикации и высокой температурой тела, в пунктате синовиальной жидкости высеевается возбудитель.
Классификация артроза
Данная патология указывает на дегенеративные процессы, происходящие непосредственно в хрящевой ткани и приводящие к её разрушению, изменением костных поверхностей сустава, их деформации.
Первичный артроз
Данная форма развивается в здоровом ранее хряще. Основными причинами возникновения болезни являются:
- травмы и микротравматизация хряща;
- повышенная мобильность сустава;
- наследственная предрасположенность.
Предрасполагать к развитию данной формы заболевания могут внутренние факторы:
- плоскостопие, дисплазии, сколиоз позвоночника;
- лишний вес;
- нарушение кровообращения.
Хрящ оказывается неспособен противостоять механической нагрузке, которая на него оказывается. Его прочность может быть генетически занижена в ряде случаев из-за наследственной предрасположенности к артрозу. Следствием этих факторов является формирование трещин в центре хрящевой поверхности, потеря эластичности, разрушение хряща вплоть до полного исчезновения и обнажения костных поверхностей, формирующих сочленение.
Первичная форма болезни классифицируется на локальную (поражается 1-2 сустава) и генерализованную (страдают 3 и более сочленений).
Вторичный артроз
Данная форма заболевания характеризуется разрушением уже предварительно поражённой хрящевой ткани из-за:
- перенесённых травм;
- эндокринных заболеваний (сахарный диабет, акромегалия);
- метаболических изменений (гемохроматоз, подагра);
- предшествующих артритов.
Вышеперечисленная патология создаёт «благодатную» почву для формирования недуга: из-за имеющихся хронических нарушений хрящ недополучает питательных веществ, кислорода, недостаточно кровоснабжается. Хрящевая ткань в таких условиях перестаёт нормально функционировать: обедняется протеогликанами, высыхает, становится сухой и шероховатой, постепенно разрушаясь.
В чем разница симптомов артрита и артроза?
Опытный врач уже на стадии сбора анамнеза по клинической симптоматике и жалобам может предположить, с каким заболеванием столкнулся пациент.
«Визиткой» болезни ревматоидного артрита является ульнарная девиация пальцев кисти и их деформация по типу «шеи лебедя».
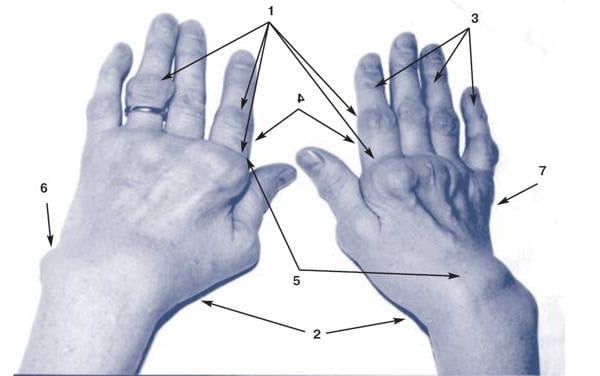
Начало артроза обычно постепенное, прогрессирующее. Симптомы возникают у пациентов старше 40 лет.
При артрозе обычно поражаются крупные суставы нижних конечностей: тазобедренные, коленные, чаще других суставов верхней конечности страдают плечевые и дистальные межфаланговые.
Пациенты предъявляют жалобы на легкий хруст, неинтенсивные ноющие боли, возникающие при длительной физической нагрузке, исчезающие при отдыхе. По мере усугубления процесса боль усиливается при длительном стоянии, подъёме по лестнице.
При долгом течении артроза формируются костно-мышечные контрактуры, анкилозы приводящие к ограничению и утрате подвижности, вызывающие инвалидность.
| Артрит | Артроз |
|---|---|
| Появление спонтанной боли, нарастающей при движениях, утренняя скованность, пик боли после 3-х часов ночи и в утренние часы | Стартовый характер болей – интенсивность их возрастает при движении к концу дня, после отдыха состояние пациентов заметно улучшается, явления утренней скованности отсутствуют. |
| Припухание, отёчность, покраснение изменённых суставов – кожа над ними покрасневшая, лоснящаяся, горячая на ощупь. Дебютирует болезнь с мелких суставов: страдают кисти и стопы, запястья | Нередко возникает симптом «заклинивания»: состояние, при котором спонтанно во время движения возникает сильнейшая боль в суставе, полностью препятствующая движению. Эти явления вызываются обломками хряща в суставной полости – «суставной мышью», попадая между суставными поверхностями, обломки провоцируют интенсивную боль и блокируют движение. Длится такое состояние около 1 минуты, обычно пациенты непроизвольно изменяют позу тела, «суставная мышь» смещается и боль утихает |
| Симметричность патологического процесса | Крепитация, хруст в поражённом месте, возникающие из-за трения неровных суставных поверхностей |
| Сочетание болевого синдрома с общими симптомами интоксикации: слабость, повышение температуры тела до субфебрильных цифр (37.5-380С), похуданием, потливостью | Деформация сочленений и ограничение подвижности за счет разрастания костных поверхностей |
| Атрофия радом расположенных мышц, деформация сочленений и блокировка их подвижности вплоть до полного анкилоза при длительном течении заболевания | Отсутствие признаков местного воспаления (краснота, отёк отсутствует) |
| Удовлетворительное состояние пациента | |
| Медленное прогрессирование заболевания | |
| Быстрая утомляемость мышц в поражённой области |
Артроз или артрит коленного сустава – в чём разница?
С жалобами на боль в колене к врачу обращаются множество людей, недоумевая, чем может быть обусловлено ухудшение самочувствия? Но еще до визита в поликлинику, зная особенности симптомов и клинической картины артрита и артроза, пациент может предположить, почему болит коленный сустав и какое заболевание развивается.
Из всех локализаций артроза по частоте встречаемости коленный сустав занимает второе место, уступая лишь тазобедренному. Гонартроз – так называется дегенеративно-дистрофическое заболевание с поражением суставов коленей.
Как болит коленный сустав при артрозе?
Болевые ощущения нарастают постепенно. Вначале в поражённом месте возникает хруст при движениях, затем появляется ноющая боль в колене при ходьбе, подъеме или спуске по лестнице. В покое болевые ощущения стихают, пациент отмечает улучшение самочувствия после отдыха.
При гонартрозе боль в колене возникает постепенно, поскольку сам хрящ, который разрушается в результате болезни, не имеет болевых рецепторов. Болевой синдром характерен на стадии оголения костных поверхностей и трения их друг о друга, разрастания остеофитов, попадании хрящевых обломков в синовиальную полость.
Как болит коленный сустав при артрите?
Поражение коленного сустава при артрите – нередкое явление. Воспалительный процесс при данной патологии сопровождается болевыми ощущениями различной интенсивности: боль может быть острой, жгучей или ноющей, длительной.
Боль в колене при артрите сопровождается воспалительными изменениями как местного, так и общего характера: в области поражения наблюдается покраснение кожных покровов и повышение температуры тела над ними – кожа наощупь горячая.
При прогрессировании патологии формируется воспалительный выпот, что приводит к увеличению сустава в объёме, сопровождается его отёчностью, припухлостью.
С целью снижения болевых ощущений пациенты занимают вынужденное положение конечности – сгибание в коленном суставе, и если такое положение сохраняется долго, может формироваться сгибательная контрактура.
Боли усиливаются к утру, сопровождаются скованностью. При обострении заболевания могут наблюдаться симптомы общей интоксикации: повышение температуры тела до 38⁰С, общая слабость, повышенная утомляемость, потливость.
Диагностика артрита и артроза
Данные заболевания отличаются не только клинической картиной и симптомами, а ещё и результатами лабораторных и инструментальных исследований.
Рентгенография
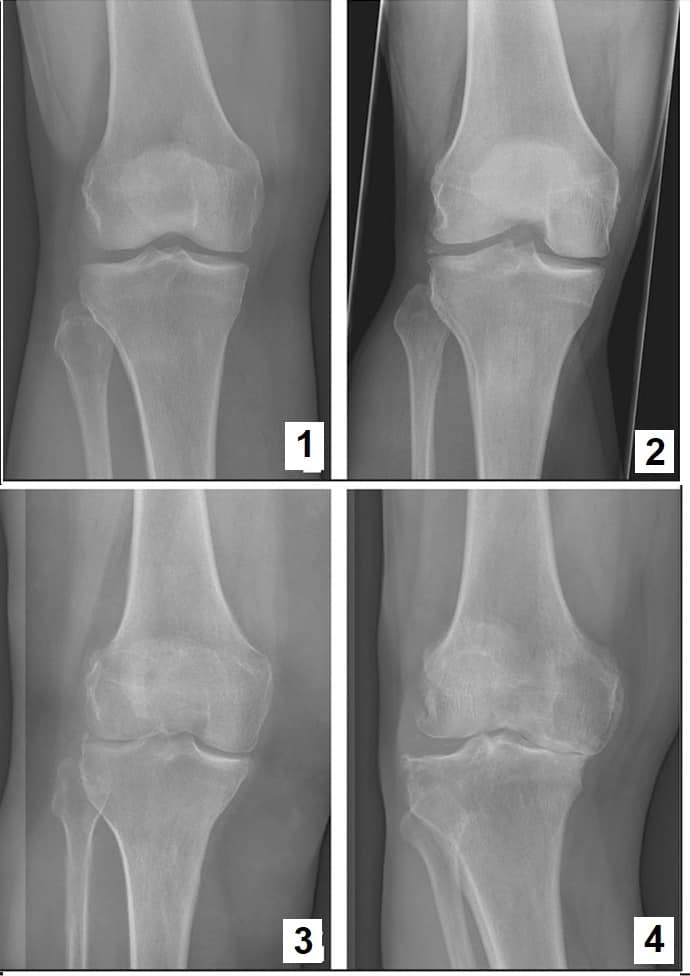
При артрозе изменения на снимках зависят от выраженности дегенеративного процесса. Выделяют 4 рентгенологических стадии артроза по Kellgen:
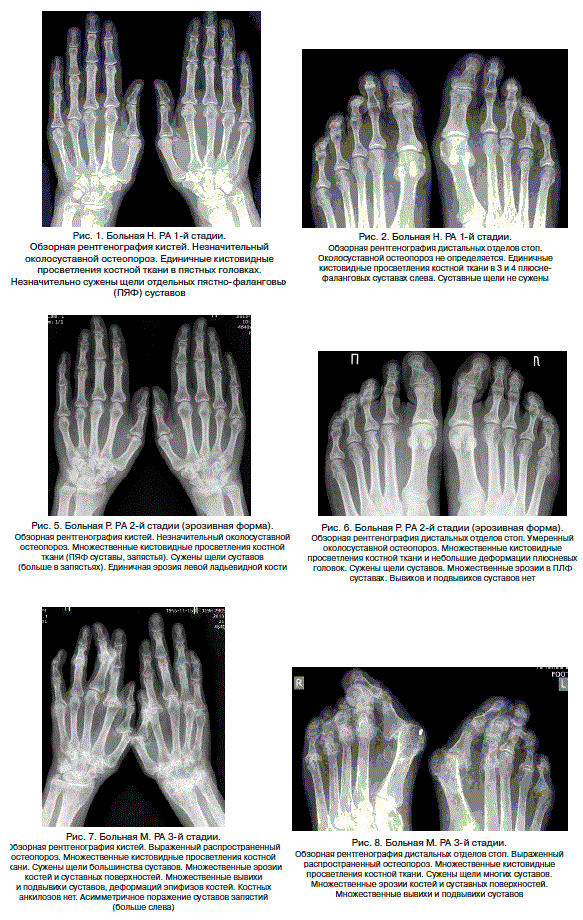
При артрите на рентгеновском снимке можно обнаружить следующие изменения:
- околосуставный остеопороз;
- сужение щели сустава;
- эрозии по краям костных поверхностей (узуры);
- формирование микрокист различных размеров;
- обширные костные разрушения вплоть до лизиса суставных поверхностей (при быстропрогрессирующем заболевании);
- костные анкилозы.
Исследование синовиальной жидкости
Для точной постановки диагноза используется пункция поражённого сустава с забором нескольких милилитров синовиальной жидкости для исследования.
При артрозе жидкость не имеет воспалительного характера, при артрите синовиальная жидкость имеет воспалительную природу: она мутная, содержит большое количество нейтрофилов, рагоцитов, мононуклеаров, повышено содержание общего белка, может наблюдаться ревматоидный фактор. Если заболевание вызвано инфекционными агентами, то в жидкости могут наблюдаться сами возбудители, их антигены или продукты жизнедеятельности.
| Признак | Артрит | Артроз |
|---|---|---|
| Количество клеток | > 10 000 в 1 мкл | < 400 в 1 мкл |
| Доминирующий тип клеток | Полинуклеары, плазмоциты | Лимфоциты, моноциты, плазмоциты |
| Фагоциты | 6-80 % и выше | Меньше 5 % |
| Концентрация белка | Значительно повышена (> 6 г/ %) | Умеренно повышена (< 4 г/ %) |
Лабораторные показатели
При артрозе в общих анализах крови и мочи, а также БАК нет существенных изменений. Чего не скажешь о данных исследованиях при артрите.
Артритическое поражение сопровождается воспалением, которое можно выявить в лабораторных анализах:
- ОАК: могут наблюдаться признаки анемии, увеличены лейкоциты и СОЭ (их рост прямо пропорционален величине активности процесса);
- БАК: диспротеинемия (снижается уровень отдельных белковых фракций), повышается содержание фибриногена, серомукоида, С-реактивного белка.
У пациентов, страдающих ревматоидным артритом в анализах нередко обнаруживается специфический маркер заболевания – РФ (ревматоидный фактор).
Различия в лечении артрита и артроза
Поскольку данные заболевания имеют различный механизм возникновения, течение заболевания, подходы к их лечению существенно разнятся.
Терапия артроза
Основная цель в лечении артроза – восстановление хрящевой ткани и предотвращение её дальнейшего разрушения. Не менее важно устранить болевой синдром, существенно снижающий качество жизни пациента.
Лечение болезни комплексное и требует индивидуального подхода. Врач по показаниям может назначить как медикаметнозное и физиотерапевтическое лечение, так и хирургическое (в случае неэффективности консервативной терапии и при запущенных формах).
В медикаментозном лечении используются следующие группы препаратов:
- Хондропротекторы (Терафлекс, Дона, Артра, Хондроитинсульфат) – средства, улучшающие обменные процессы внутри хрящевой ткани, замедляющие или предупреждающие её разрушение.
- Средства, улучшающие микроциркуляцию (Курантил, Трентал, Ксантинола никотинат).
- Антиоксиданты (витамин Е, Орготеин) – уменьшают активность перекисного окисления липидов и препятствуют образованию свободных радикалов, тем самым замедляют разрушение хряща.
- Обезболивающие и НПВС (Кетопрофен, Диклофенак, Индометацин, Ибупрофен) – устраняют болевой синдром, но не замедляют течение артроза.
Эффективными в лечении оказываются следующие методы физиотерапевтического лечения:
- индуктотермия;
- микроволновая терапия;
- ультразвук;
- СМТ;
- электрофорез;
- лазерная терапия;
- магнитотерапия;
- грязевые аппликации;
- локальная баротерапия;
- бальнеолечение.
Эндопротезирование проводят на 3-4 стадии артроза тазобедренного сустава, а также при далеко зашедших стадиях гонартроза. В случаях, когда сустав полностью разрушен, его замена хирургическим путем – единственный способ избавить пациента от обездвижения.
Терапия артрита
Основной целью в терапии артритов любого происхождения является купирование воспалительного процесса.
Если воспалительные изменения вызваны специфическими возбудителями, применяется антибактериальная, противовирусная или противогрибковая терапия в зависимости от инфекционного агента.
К противовоспалительным средствам относят:
- НПВС (Индометацин, Ибупрофен, Напроксен, Диклофенак, Теноксикам);
- Глюкокортикоиды (Преднизолон, Метилпред, Дексаметазон).
Дозировку и продолжительность приема препаратов определяет врач в индивидуальном порядке, учитывая форму болезни, её активность, возраст пациента, наличие сопутствующих заболеваний.
В лечении ревматоидного артрита базовыми группами препаратов, способными замедлить прогрессирование болезни, являются:
- Препараты золота (Кризанол, Санакризин, Миокризин, Ауранофин);
- Цитостатики (Метотрексат, Циклофосфамид, Имуран, Лейкеран, Проспидин);
- Д-пеницилламин.
Большое значение при артритах имеет физиотерапевтическое лечение – как один из компонентов комплексной терапии. Широко применимы:
- СМТ-электрофорез димексида;
- ДДТ;
- электрофорез препаратов с противовоспалительным действием (анальгином, новокаином, салицилатом натрия);
- магнитотерапия;
- фонофорез гидрокортизона;
- лазерная терапия;
- УВЧ;
- иглоукалывание;
- местное грязелечение.
После купирования острого воспаления для укрепления мышц в области поражённых суставов, предотвращения деформаций и контрактур назначается лечебная физкультура и массаж.
Пациенту не следует заниматься самообследованием и пытаться поставить диагноз самостоятельно. Следует доверить свое здоровье специалисту.





 (26 оценок, среднее: 3,35 из 5)
(26 оценок, среднее: 3,35 из 5)





Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: