Все о псориатическом артрите суставов
Содержание статьи:
Почему поражаются суставы при псориазе
Воспаление в суставах, связочном аппарате при псориазе развивается у 5-8% среди всех заболевших. Обычно суставная патология (в 70-75% случаев) возникает после развития кожных изменений. Есть вероятность одновременного дебюта артралгий и формирования кожных бляшек (у 5-10% пациентов), либо поражения суставов могут предшествовать кожным симптомам (в 15-20% случаев).
При псориазе могут поражаться как суставы конечностей, так и суставные сочленения центрального скелета: позвоночника и костей таза. Могут наблюдаться как изолированные, так и сочетанные поражения нескольких суставных областей.
Проявления суставных изменений очень разнообразны: от незначительных малосимптомных изменений одной-двух фаланг стопы или кисти, до тяжёлых инвалидизирующих патологий с вовлечением крупных суставов и деформации позвоночного столба.
До конца чёткого представления о причинах и механизмах развития псориатического артрита не сформировано. Есть предположения о ведущей роли наследственности, аутоиммунных механизмов, пусковым толчком в развитии заболевания могут стать определённые факторы риска (стресс, инфекция, переохлаждение)
Генетическая предрасположенность
Генетики выявили определённые «гены псориаза» – HLA B17, B13, B16, B33, B40. Наблюдается повышение частоты HLA B27 у страдающих данной разновидностью артрита лиц.
Иммунные механизмы
Аутоиммунные нарушения присутствуют при данной патологии, о чём свидетельствуют отложение иммунных комплексов, большое количество иммуноглобулинов IgA, IgG в коже и синовиальной жидкости поражённых болезнью суставов.
Иногда при суставной патологии возникает уменьшение Т-супрессорной функции лимфоцитов, дефицит защитных Т-хелперов.
В коже поражённых очагов наблюдаются инфильтраты иммунных клеток и отложения иммуноглобулинов, повышенные концентрации провоспалительных цитокинов: ФНО-альфа, IL-6, IL-8, IL-5, IL-10, G-MSF
Провоцирующие факторы
К факторам, способным спровоцировать и «запустить» болезнь относятся:
- острые и хронические стрессы;
- функциональные нарушения нервной системы;
- эмоциональные перегрузки;
- очаговые инфекции (стрептококковая, вирусная, стафилококковая);
- атеросклероз;
- сахарный диабет;
- нарушения углеводного, жирового обмена;
- патология печени;
- прием некоторых лекарственных препаратов: глюкокортикостероидов, солей лития, бета-адреноблокаторов;
- период минимальной солнечной активности: осенне-зимне-весенний.
Клиническая картина
Псориатический артрит поражает как мужчин, так и женщин чаще в возрасте 30-45 лет. Отдельные случаи заболевания могут встречаться в более широком возрастном диапазоне: от 9 лет до 71 года. Некоторые авторы выделяют большую частоту заболевших среди мужчин, но по многим источникам, гендерная структура болезни однородна.
Дебютирует суставное поражение в большинстве случаев уже на фоне имеющихся кожных проявлений псориаза, но может проявляться одновременно с ним, либо и вовсе предшествовать псориатическим высыпаниям.
Начало заболевания может быть постепенным: пациент начинает ощущать немотивированную усталость, общую слабость, неинтенсивные боли в мышцах и суставах. В то же время у части пациентов дебют болезни острый, проявляется резким выраженным суставным синдромом, сходным с подагрическим или септическим артритом.
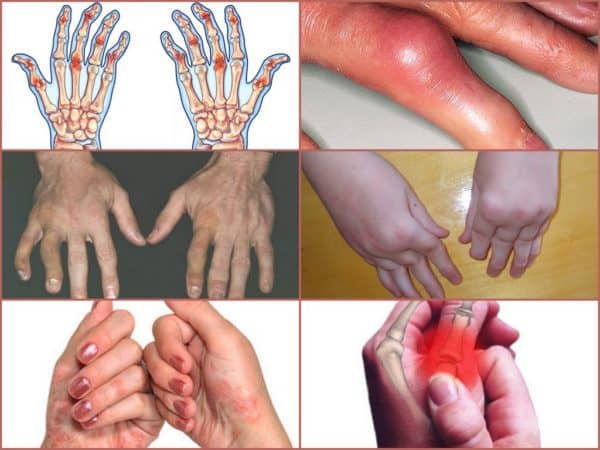
При суставных проявлениях псориаза пациентов может беспокоить только один сустав, тогда заболевание носит название моноартрит, несколько (3-5 суставов) — олигоартрит, более пяти – полиартрит.
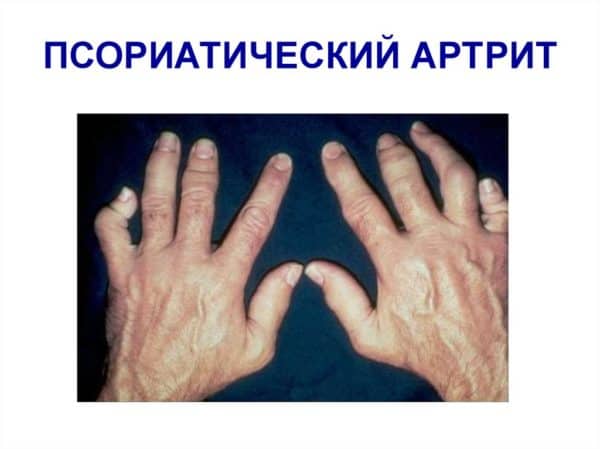
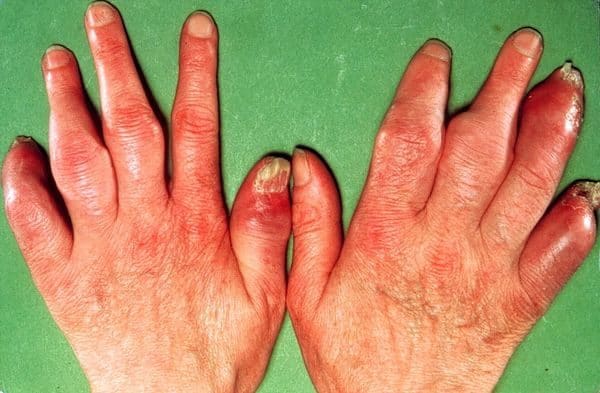
Нередко мелкие суставы кисти или стопы при псориатическом поражении воспаляются с вовлечением связочного аппарата и сухожилий, поражением мышц сгибателей и сосискообразной деформацией пальцев, а также изменением цвета кожных покровов. Кожа над воспалёнными суставами имеет багрово-синюю окраску.
Иногда может возникать изолированное поражение суставов позвоночника – спондилит псориатического происхождения. Он проявляется болевым синдромом в поясничном отделе, последовательно в воспалительный процесс могут вовлекаться грудной, шейный отдел, реберно-позвоночные суставы. Пациенты страдают от боли, она плохо снимается НПВС, со временем развивается «поза просителя», характерная для болезни Бехтерева, с которой иногда её ошибочно путают. Бывает, что болезнь протекает бессимптомно, без болевого синдрома, постепенно вызывая нарушение осанки и деформацию позвоночного столба.
Помимо суставного синдрома у пациентов могут наблюдаться следующие изменения:
- мышечные боли;
- поражение кожи;
- заболевания глаз (иридоциклит, конъюнктивит);
- патология почек (амилоидоз);
- воспалительные изменения сухожилий, связок.
Для псориатического поражения характерно постепенное увеличение количества поражённых суставов с течением времени: болезнь может дебютировать с моноартрита, а затем прогрессировать и охватывать всё большую площадь патологических изменений. При развитии полисуставных изменений нарастает частота обострений и усеньшается продолжительность ремиссий – состояние без соответствующей терапии неуклонно ухудшается.
Классификация заболевания
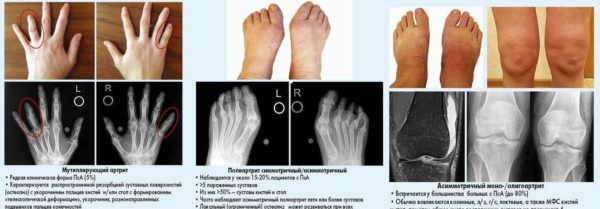
Выделяют несколько клинических форм псориатического артрита:
- Ассиметричная форма – наиболее частая из всех разновидностей заболевания. Встречается в 70% случаев. При данном поражении в воспалительный процесс вовлекается сустав лишь с одной стороны. Часто возникает ассиметричный сакроилеит или спондилит.
- Артриты дистальных межфаланговых суставов.
- Симметричная форма – с обеих сторон наблюдается суставное воспаление, чаще других страдают кисти.
- Мутилирующая (обезображивающая) форма – тяжёлый, деструктивный, необратимый воспалительный суставной процесс, при котором наблюдается полное разрушение головок костей, расплавление костной ткани, деформация и укорочение пальцев, нарушение функции органа.
- Псориатический спондилит – поражение суставов позвоночника сопровождается сочетанным воспалением периферических суставов конечностей.
- Злокачественная форма – наблюдается редко и проявляется в виде следующих симптомов:
- тяжёлое поражение суставов, позвоночника, кожи;
- повышение температуры тела до высоких цифр (39-40⁰С), с резкими перепадами подъёмов и внезапных спадов;
- истощение пациента вплоть до кахексии;
- генерализованным суставным синдромом с развитием полиартрита, сильными болями, фиброзными анкилозами;
- увеличение лимфоузлов распространённого характера;
- поражением сердца, почек, печени, глаз, нервной системы.
В зависимости от стадии заболевания, суставные псориатические изменения классифицируются на:
- Прогрессирующие – обострение вялотекущего процесса, максимальная выраженность клинического проявления.
- Стационарные – эпизоды ремиссии, затухания, когда боли, отечность и нарушение функции суставов не беспокоят пациента, периоды затишья болезни могут длиться от нескольких недель до многих месяцев.
- Регрессирующие – обратное развитие заболевания под влиянием адекватной терапии. Обострения если и случаются, то они не достигают такой интенсивности, как предыдущие, и случаются все реже.
Как заподозрить патологию
Установить верный диагноз псориатического артрита помогают:
- тщательный сбор анамнеза и клинических симптомов;
- лабораторные признаки;
- инструментальные методы исследования.
Анамнез и клинические проявления
Опытный доктор в ряде случаев уже по внешнему виду пациента и тщательному расспросу может выставить предположительно верный диагноз, который может быть подтверждён лабораторными и инструментальными методами исследования.
На псориатический артрит при наличии клинических симптомов, подтверждающих суставное воспаление, указывают:
- Выявленные случаи псориаза у родственников.
- Наличие псориатических бляшек и других изменений у пациента на коже, поражение ногтевых пластинок, поражение волосистой части головы по типу себореи.
- Ногти могут расслаиваться, патологически изменятся по типу напёрстковидной истыканности, иногда может гипертрофироваться ногтевая пластина по типу гребня.
- Суставы стоп, кистей могут быть припухшими, болезненными, оттенок кожи над ними синюшный, с багряным отливом, такие пальцы образно называют сосискообразно деформированными.
- Отрицательные анализы на РФ.
- Клинические, рентгенологические признаки сакроилеита.
- Боли в пятках.
Если имеется хотя бы несколько из вышеописанных критерией, позволяющих сделать предположение о болезни, данные должны быть дополнены лабораторными и инструментальными методами исследования
Лабораторные данные
При псориатическом артрите в анализах могут наблюдаться следующие изменения:
- ОАК: ускорение СОЭ, содержание лейкоцито намного больше нормы, анемические изменения;
- БАК: повышаются все показатели, указывающие на суставное воспаление (серомукоид, фибриноген, сиаловые кислоты, СРП);
- кровь на РФ: результат отрицательный;
- исследование крови на антигены гистосговместимости: наличие антигена НLA В27;
- исследование суставной жидкости: много лейкоцитов, нейтрофилёз, снижена вязкость, много муцина.
Инструментальные данные
Помощь в постановке диагноза оказывает такой инструментальный метод обследования как рентген.
Рентгенологическое исследование: чаще выполняют снимки суставов стоп, кистей, сакроилеальной области и грудино-ключичного сочленения.
В данных областях на плёнке могут визуализироваться остеолизис со смещениями костей в разных осях, периостальные изменения, признаки кальцификации.
Дополнительными методами могут служить УЗИ, МРТ суставов.
Как лечить патологию
Лечение артропатии на фоне псориаза должно проводиться комплексно. Оно включает не только купирование болевого синдрома и снятие симптомов суставного воспаления, а и лечение основного заболевания, кожных проявлений в целом.
Цель терапии: получить выраженный клинический эффект, снять обострение, а также не допустить прогрессирования заболевания, как можно дольше поддерживать состояние ремиссии.
Комплексный подход в терапии включает в себя лечение медикаментозными средствами, физиотерапию, соблюдение диеты. Порой в тяжёлых случаях псориатического артрита по рекомендациям хирурга показаны хирургические методы – синовэктомия, эндопротезирование видоизменённых и анкилозированных суставов.
Медикаментозные средства для внутреннего применения
Таблетки, инъекции, инфузии – эти лекарственные формы применяют в терапии артропатии на фоне псориаза.
Используют следующие группы препаратов:
- Иммуносупрессоры (Метотрексат, Азатиоприн, Циклоспорин А).
- Ингибиторы фактора некроза опухолей (Этанерсепт, Инфликсимаб).
- Делагил, плаквинил.
- Препараты золота.
- Глюкокортикостероиды (Преднизолон, Медрол).
- НПВС (Индометацин, Диклоберл, Но-шнпа).
Данные лекарственные средства способствуют купированию воспалительных процессов, снижают иммунологическую агрессию организма, направленную против собственных тканей, при адекватной дозировке обеспечивают длительную ремиссию.
Медикаментозные средства для наружного применения
Позволяют унять болевой синдром, снизить отёчность и нормализовать кровообращение в области поражённого сустава мази, кремы и гели следующего состава:
- Гормональные мази (Адвантан, Синафлан, Бетаметазон).
- Наружные средства с НПВС (Индометациновая мазь, Ультрафастин).
- Противогрибковые средства (Кетоконазол, Низорал).
- Салициловая мазь.
Физиотерапия
Физиотерапевтические способы показаны только в стадию регресса болезни, после купирования острых воспалительных явлений и при отсутствии противопоказаний со стороны других органов и систем пациента.
Хороший эффект приносят курсы физиотерапии, включающие в себя применение на протяжении 7-10 дней процедур:
- электрофореза с гидрокортизоном;
- УВЧ;
- лазеротерапии;
- амплипульс-терапии;
- ионофореза;
- общих ванн с морской солью, оксидатом торфа.
Лечебная физкультура под руководством врача-специалиста помогает пациентам сохранить функцию поражённого сустава и улучшить их работу, если имеются те или иные нарушения объёма активных и пассивных движений, возникшие в результате болезни.
Допустимые физические нагрузки при ЛФК определяет врач, опираясь на выраженность клинических проявлений заболевания и степень активности артрита. В стадии ремиссии показаны ежедневные пешие прогулки на свежем воздухе не менее 30 минут в среднем темпе, гимнастические упражнения для пальцев рук, приседания, гимнастика, езда на велосипеде.
Как питаться при псориатическом артрите
Пациенты должны быть осведомлены о некоторых особенностях питания, позволяющие «держать болезнь в узде».
Ограничение в употреблении жирной, жареной, острой пищи, сладостей, кофе, крепкого чая, полное отсутствие алкоголя, позволит более длительно находиться в фазе ремиссии и избегать ухудшения самочувствия, даже без проведения поддерживающих курсов медикаментозной терапии.
Желательно как в фазу обострения, так и в период затишья болезни употреблять продукты, обогащённые белком, ненасыщенными жирными кислотами, клетчаткой. А углеводы и жиры потреблять в ограниченном количестве.
Следует сказать «да» кисломолочным продуктам, овощам как сырым, так и вареным, морской нежирной рыбе, отварному диетическому мясу, фруктам, сое, гречневой, рисовой и курурузной каше.
Светлана Огневая, известный российский дерматолог-фитотерапевт придерживается мнения, что для создания оптимально длительной ремиссии при псориатическом артрите необходимо употреблять в пищу продукты, создающие в организме щелочную среду.
Щелочеобразующие продукты должны на 80% составлять рацион заболевшего. К таким продуктам относят овощи и соки из овощей, большинство фруктов, за исключением цитрусовых, гранатов, белое мясо, морепродукты, молоко, щелочные минеральные воды.
Важно не допускать переедания, питаться дробно, но часто (не реже 5-6 раз в день). Алкоголь не рекомендуется употреблять даже в минимальных количествах, как и сладости. Если уж очень хочется сладенького, пусть это будет банан или запечённое яблоко с мёдом.
Нетрадиционные способы лечения болезни
Несмотря на то, что медицина уверенно идёт семимильными шагами вперёд, создаются новые лекарственные средства, на 100% вылечить псориаз и избавится от артритических проявлений на его фоне на сегодняшний день не предоставляется возможным.
Достаточно много людей среди пациентов предпочитает лечиться нетрадиционными способами, при этом многие из них после прохождения курсов лечения народными средствами отмечают улучшения самочувствия. Врачи не запрещают методы народной медицины, но перед началом лечения настоятельно рекомендуют проконсультироваться с врачом.
К способам терапии методами «из народа» относят:
- Прием внутрь следующей смеси в течение месяца: сок черной редьки – 200 мл, мёд – 200 г, поваренная соль – 10 г, водка – 100 мл. по 1 чайной ложке 2 раза в день после еды.
- Прикладывать к больным суставам компресс, смоченный в нашатырном спирте, мёде и йоде, взятым поровну.
- Собрать цветки красного клевера, залить водкой, настаивать не менее десяти дней, после чего процедить, перелить в ёмкость из оранжевого стекла, укупорить полиэтиленовой пробкой. Натирать изменённые болезнью суставы два раза в день утром и вечером.
- Свежий корень репейника, корень лопуха 1:1 измельчить через мясорубку, прикладывать в виде кашицы на 30 минут к местам, где локализуется боль.
- На ночь в суставы втирать смесь из свежих листьев трёхлетнего столетника, мёда, корней лопуха, взятых 1:1. Утром смыть.
Апитерапия в лечении псориатического артрита
Лечение пчёлами и продуктами пчеловодства (маточным молочком, прополисом, пергой, мёдом) чрезвычайно популярно и оказывает благотворное воздействие на организм при многих недугах, в том числе и при псориатическом изменении суставов.
Самые отчаянные пациенты решаются на проведение сеансов, когда пчёлы жалят кожу над воспалённым очагом напрямую. Допускается одномоментое выпускание до 10 пчёл на область сустава среднего размера. Пчелиный яд оказывает противовоспалительное, антиоксидантное действие, иммуносупрессивное, улучшает кровообращение в области очага.
Из прополиса изготавливаются настойки на спирту, либо настои на воде. Употребляют пациенты их внутрь, либо наружно в виде натираний и припарок.
Перга, маточное молочко, пчелиный воск, прополис входит в состав многих косметологических кремов, выпускаемых промышленностью и реализуемых через аптечную сеть.
Апилак – биогенный стимулятор на основе продуктов пчеловодства, укрепляющий иммунитет и применяющийся при многих состояниях, сопровождающихся иммунодефицитом и расстройством иммунитета, в том числе и при различных проявлениях псориатического процесса.
Выпадают ли волосы при псориатическом артрите
Псориатические изменения в организме, проявляющиеся изолированно суставным синдромом, возможны, но случаются крайне редко. Как правило, нарушения проявляются еще и кожными изменениями, в том числе бляшки поражают волосистую часть головы с развитием дерматита и себорейных проявлений.
На волосистой части головы разрастаются очаги поражения – бляшки, пятна, возникает шелушение. Изменения кожи часто возникают в области лба, за ушами, на соседних, граничащих с волосами участками кожи.
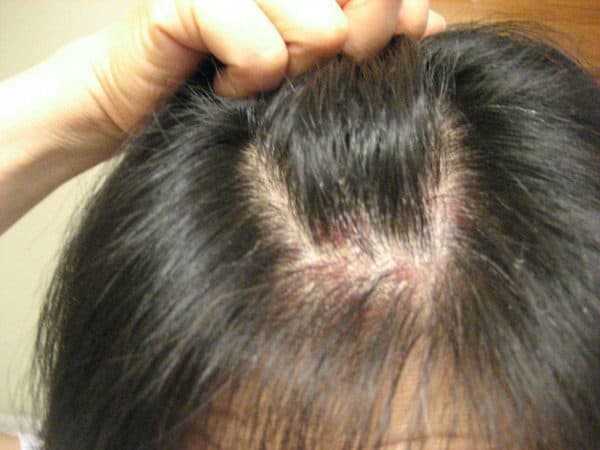
Плачевное состояние кожи волос не может не сказаться на их внешнем виде. Волосы тускнеют, ломаются и выпадают. Могут возникать даже участки ограниченного очагового облысения – гнёздной алопеции. Реже случается диффузная алопеция – выпадение волос по всей голове равномерно.
Важно понимать, что позднее обращение к врачу при появившихся суставных изменениях грозит утратой функции сустава и развитием нетрудоспособности. На поздних, запущенных стадиях пациенты могут утратить навыки самообслуживания и стать инвалидами.
При малейших изменениях со стороны костно-суставной системы, появлениях неспецифических симптомов, таких как боль, ощущение скованности в суставах, изменения цвета кожных покровов над ними, следует обратиться к врачу. Особенно если возникли данные нарушения на фоне псориатических высыпаний. Лечением псориатического артрита занимается ревматолог в тесной связке с дерматовенерологом.
Чем раньше будет диагностировано заболевание и начат курс лечения, тем больше шансов сохранить здоровье и функцию суставов, не допустить прогрессирования и ухудшения общего самочувствия.










Сообщить об опечатке
Текст, который будет отправлен нашим редакторам: